Bébé pleure après chaque biberon et vous vous sentez impuissant face à ses rougeurs ou ses coliques persistantes ? Identifier l’allergie aux protéines de lait de vache reste la meilleure voie pour distinguer ces signaux d’un simple inconfort passager. Nous vous guidons pas à pas vers le bon diagnostic et les alternatives nutritionnelles sûres pour apaiser rapidement votre enfant.
L’allergie aux protéines de lait de vache : stop aux amalgames
Après les bases, attaquons le sujet qui angoisse : cet article explore l’allergie aux protéines de lait de vache (APLV) chez le nourrisson, pour enfin cesser de la confondre avec de simples inconforts digestifs.
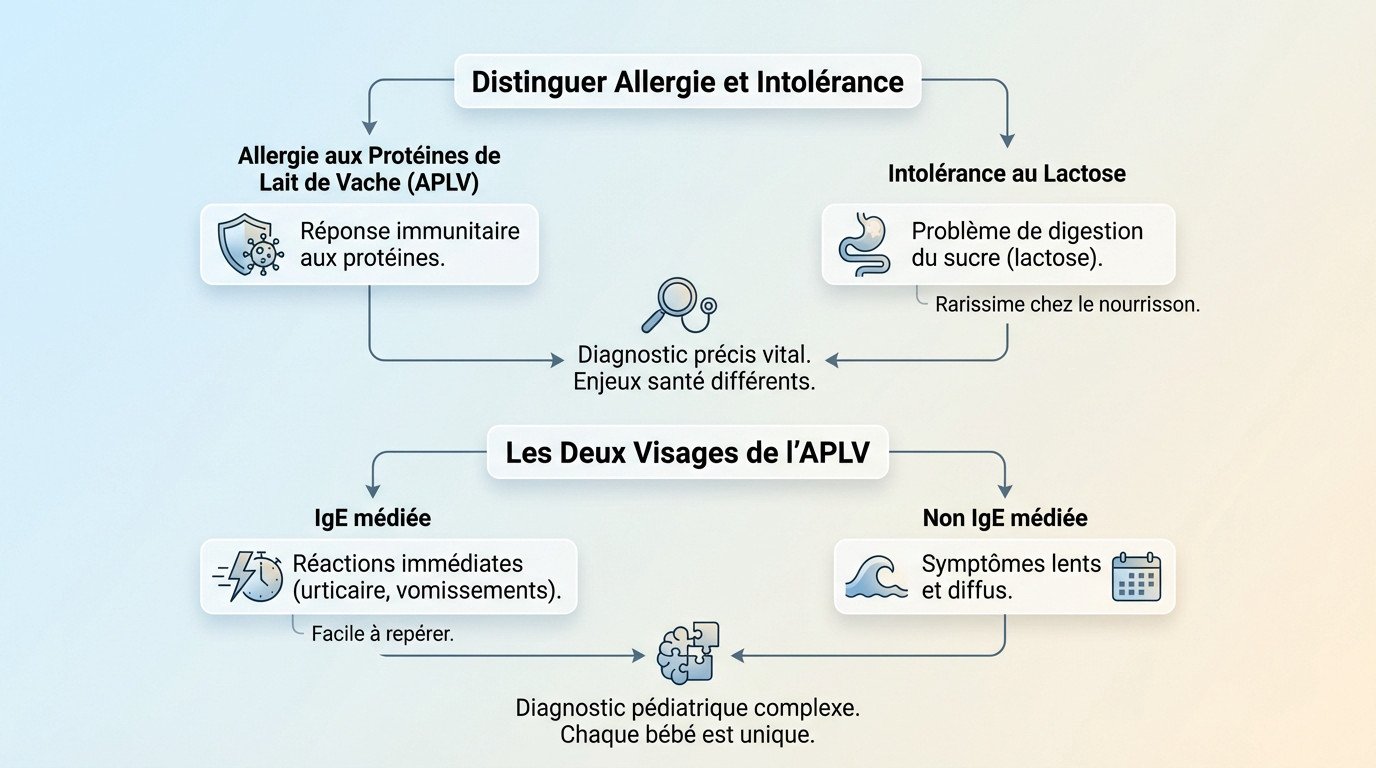
Distinguer l’allergie de l’intolérance au lactose
L’amalgame est fréquent, mais le mécanisme diffère. L’allergie est une attaque immunitaire contre les protéines, tandis que l’intolérance concerne la digestion du sucre, le lactose.
Sachez que l’intolérance au lactose est rarissime chez le nourrisson. Cette étude sur l’APLV confirme qu’il s’agit souvent d’un faux diagnostic menant à des régimes inutiles.
Le risque ? Provoquer des carences nutritionnelles graves si le diagnostic n’est pas posé avec précision. Il faut viser juste.
Les deux visages de l’APLV : IgE médiée ou non
La forme IgE médiée est spectaculaire. Elle déclenche des réactions immédiates comme l’urticaire ou des vomissements soudains, souvent en moins de deux heures.
À l’inverse, la forme non IgE médiée est plus sournoise. Ses symptômes diffus apparaissent parfois 48 heures plus tard, rendant le lien moins évident.
Cette dualité complique le travail du pédiatre. Chaque bébé possède un profil immunitaire unique, ce qui rend le dépistage parfois complexe.
Symptômes de l’APLV : comment décoder les signaux de bébé ?
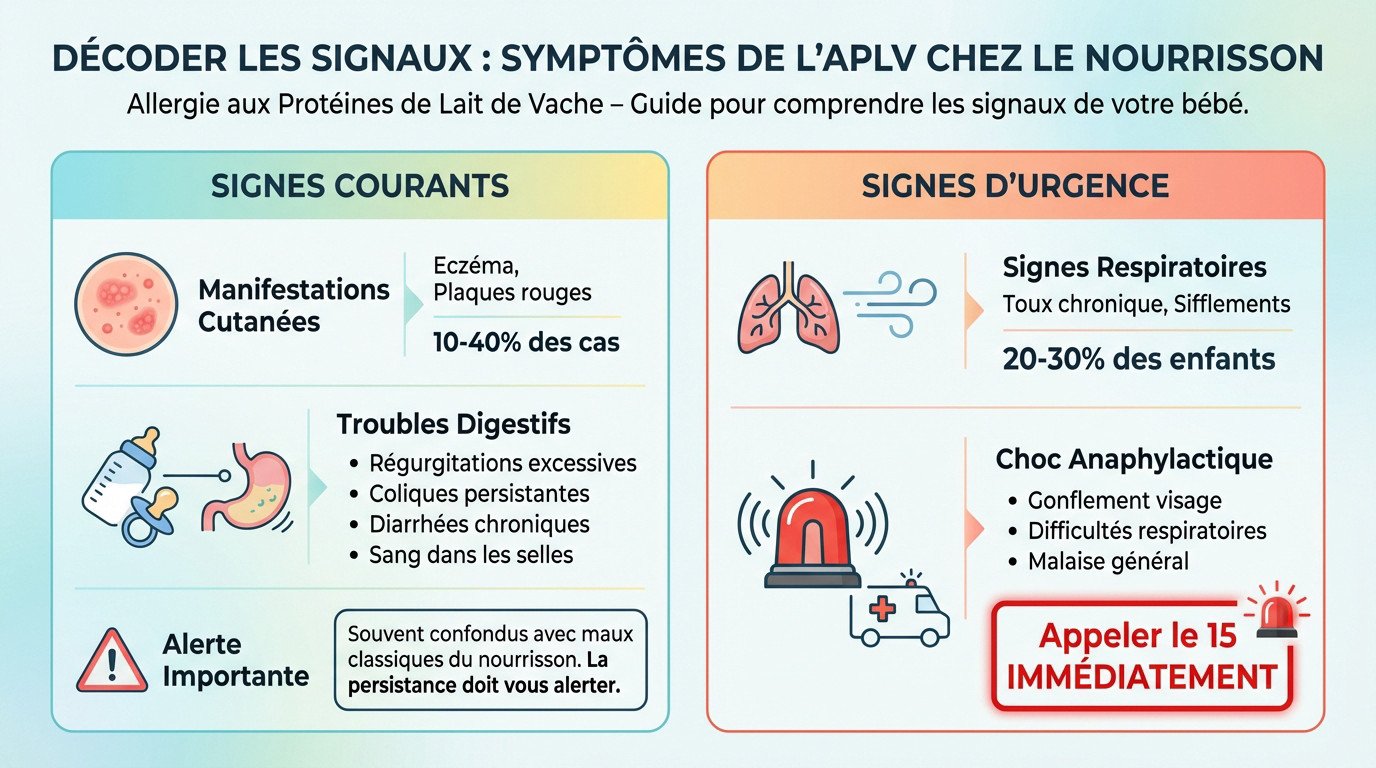
Manifestations digestives et cutanées courantes
Regardez attentivement l’épiderme de votre tout-petit. Cet article explore l’allergie aux protéines de lait de vache (APLV) chez le nourrisson, souvent trahie par de l’eczéma ou de l’urticaire. Selon les données, ces réactions cutanées concernent 50 à 70 % des cas.
Le système digestif envoie aussi des alertes claires. Ne négligez pas ces symptômes s’ils s’installent dans la durée. Voici les troubles fréquents à surveiller :
- Des régurgitations excessives et douloureuses.
- Des coliques intenses qui ne passent pas.
- Des diarrhées chroniques ou aqueuses.
- La présence inquiétante de sang dans les selles.
On confond souvent ces signes avec des maux classiques. C’est l’erreur que font beaucoup de parents épuisés. La persistance anormale des symptômes doit pourtant vous alerter.
Signes d’alerte et situations d’urgence
Surveillez également les bruits respiratoires de votre bébé. Une toux chronique ou des sifflements ne sont jamais anodins. Ces signes respiratoires complètent souvent le tableau clinique de l’allergie.
Le choc anaphylactique reste l’urgence absolue à identifier. Le visage gonfle soudainement ou la respiration devient très difficile. Un malaise général impose d’appeler le 15 immédiatement pour une prise en charge.
Il faut bien comprendre la fréquence de ces réactions sévères. Consultez cette thèse sur les symptômes de l’APLV pour détailler les statistiques. Cela vous aidera à mieux cerner les risques réels.
3 étapes pour obtenir un diagnostic médical fiable
Si vous reconnaissez ces signes chez votre enfant, pas de panique. Il est simplement temps de consulter un professionnel pour y voir plus clair.
L’importance de l’anamnèse et des tests cutanés
Le médecin commence toujours par l’histoire familiale. Les antécédents d’allergies ou d’eczéma chez les parents sont des indices majeurs qui orientent immédiatement le spécialiste.
Il proposera souvent des prick-tests sur la peau et des patch-tests. Rassurez-vous, ces examens se font en cabinet d’allergologie sans aucune douleur pour bébé, c’est très rapide.
Gardez en tête que ces tests aident, mais ils ne suffisent pas toujours à confirmer le diagnostic à 100 %.
Le test d’éviction et la réintroduction encadrée
L’étape décisive est le régime d’éviction strict de 3 à 4 semaines. On supprime absolument tout résidu de lait de vache dans l’alimentation pour valider l’arrêt des symptômes.
On passe ensuite au Test de Provocation Orale (TPO) en milieu hospitalier. C’est le « gold standard » pour valider l’allergie et écarter tout doute de manière sécurisée.
Une fois confirmé, consultez notre guide sur la Diversification alimentaire pour bébé pour adapter ses repas sereinement.
Les alternatives sûres pour remplacer le lait classique
Une fois le diagnostic posé, la question devient concrète : par quoi remplace-t-on le biberon ou comment adapter l’allaitement ?
Choisir le bon lait infantile de substitution
Pour la majorité des bébés, le médecin prescrira des Hydrolysats Poussés de Protéines (HPP) (HPP). Ces formules contiennent des protéines de vache littéralement « découpées » en minuscules fragments pour que le corps ne réagisse pas. Le système immunitaire ne les reconnaît plus comme une menace lors d’une allergie aux protéines de lait de vache. C’est la solution technique privilégiée par les experts.
Attention, fuyez les « laits » végétaux du commerce ou ceux de chèvre et brebis. Ils présentent un risque majeur d’allergie croisée et entraînent de graves carences nutritionnelles pour le nourrisson. Ces jus ne remplacent jamais un lait infantile médicalement adapté.
Si les symptômes persistent, on passe aux formules d’acides aminés. Elles sont réservées aux formes sévères ou aux échecs des hydrolysats.
Adapter l’alimentation de la maman allaitante
Si vous allaitez, l’éviction stricte passe directement par votre propre assiette. Les protéines de lait de vache traversent la barrière intestinale et se retrouvent malheureusement dans votre lait. Il faut donc éliminer tout produit laitier de vos repas.
Ne lâchez rien, car les Lait maternel bienfaits restent inégalés pour protéger l’intestin fragile de votre enfant. Votre lait contient des facteurs immunitaires uniques qui aident activement à la guérison. C’est le meilleur aliment possible malgré ce régime.
N’oubliez pas de vous supplémenter en calcium pour éviter de fragiliser vos os. Votre santé est tout aussi prioritaire durant ce régime restrictif temporaire. Parlez-en à votre médecin pour ajuster les doses nécessaires.
Réussir la diversification alimentaire sans produits laitiers
L’étape des premières purées arrive vite. Avec une allergie aux protéines de lait de vache (APLV), cela demande une vigilance de détective sur les étiquettes pour éviter les réactions.
Débusquer les protéines de lait dans les produits industriels
Ne cherchez pas juste le mot « lait ». Repérez les codes comme caséine, lactosérum ou protéines de lait hydrolysées. Ces allergènes se cachent partout, même là où on ne les attend pas.
Voici un tableau pour éviter les erreurs et sécuriser vos courses rapidement :
| Aliment courant | Ingrédient suspect | Alternative |
|---|---|---|
| Biscuits bébé | Beurre, poudre de lait | Biscuits « vegan » ou maison |
| Petits pots | Crème, beurre ajouté | Pots « 100% fruits/légumes » |
| Pain de mie | Lactose, poudre de lait | Pain classique ou baguette |
| Jambon cuit | Lactose (conservateur) | Jambon sans sel nitrité |
| Margarine | Poudre de petit-lait | Huiles ou margarine végétale |
| Purée surgelée | Crème fraîche, beurre | Légumes bruts surgelés |
Privilégier le « fait maison » reste la solution la plus sûre et la moins stressante pour débuter la diversification.
Astuces de cuisine pour des repas sans PLV
Pour l’onctuosité, remplacez le beurre par une goutte d’huile d’olive ou de colza. C’est excellent pour le développement du cerveau de bébé grâce aux oméga-3.
Utilisez son lait de substitution habituel (hydrolysat ou acides aminés) pour lier les préparations ou concocter des petites crèmes. C’est sans risque et nutritif.
Gardez le plaisir au centre de la table. L’allergie ne doit pas transformer le repas en moment de frustration, mais en découverte.
Évolution de l’allergie et perspectives de guérison
La bonne nouvelle, c’est que cette situation est rarement définitive et que le temps joue en votre faveur. Même si cet article explore l’allergie aux protéines de lait de vache (APLV) chez le nourrisson sous tous ses aspects, retenez que le pronostic est excellent.
Le calendrier naturel de la disparition de l’APLV
Environ 80 % des enfants guérissent avant l’âge de trois ou quatre ans. C’est une statistique très rassurante pour les parents inquiets. Votre bébé ne gardera pas cette allergie toute sa vie. La majorité des cas se résolvent spontanément.
Ce chiffre grimpe à plus de 90 % vers l’âge de six ans. Le système immunitaire finit par apprendre la tolérance naturellement. C’est un processus physiologique normal et attendu.
Pour valider cette guérison, nous suivons un parcours médical bien balisé :
- Un suivi régulier chez l’allergologue expert.
- tests de réintroduction annuels.
- Un élargissement progressif du régime alimentaire.
Restez optimistes pour la suite. Votre enfant pourra très probablement manger du fromage ou des yaourts dans quelques années.
L’allergie aux protéines de lait de vache reste une étape transitoire. Si l’éviction stricte exige de la rigueur, les perspectives sont excellentes : plus de 90 % des enfants guérissent avant six ans. Gardez confiance et maintenez le suivi médical, votre patience sera bientôt récompensée par une alimentation apaisée.